Descifrando el código de la gripe: ¿Qué significan la H y la N?
Tabla de Contenido
Cuando la gripe comienza a circular, las noticias se llenan rápidamente de nombres que parecen sacados de un código secreto: H1N1, H3N2, H5N1.
Recientemente, los titulares de Europa, Asia y Norteamérica han puesto en alerta a los sistemas de salud debido a un brote de la variante H3N2 que se ha adelantado y que está resultando particularmente transmisible.
Pero, ¿qué significa realmente esa combinación de letras y números? ¿Por qué la variante H3N2 es responsable de gran parte de la enfermedad estacional y por qué se la considera una de las cepas de mayor preocupación?
Estos códigos no son jerga científica incomprensible, sino el “nombre y apellido” que revela exactamente cómo se comporta un virus: cómo infecta, cómo evade nuestras defensas y por qué algunas cepas tienen el potencial de causar una crisis global. A continuación, desvelamos la clave de la Hemaglutinina (H) y la Neuraminidasa (N), las proteínas que deciden el destino de la próxima temporada de gripe.
AVISO IMPORTANTE: Este artículo ofrece información científica basada en principios de virología y epidemiología para ayudar a comprender las enfermedades respiratorias. No sustituye, bajo ninguna circunstancia, el diagnóstico, la consulta o el tratamiento por parte de un profesional de la salud cualificado. Si tienes síntomas o preocupaciones sobre tu salud, consulta a tu médico.
¿Qué es el virus de la influenza?
La influenza (o gripe) es una enfermedad respiratoria contagiosa causada por los virus de la familia Orthomyxoviridae. Aunque existen cuatro tipos (A, B, C y D), los virus Tipo A son los más famosos porque son los únicos capaces de causar pandemias globales y son los responsables de la mayoría de las epidemias estacionales.
El código secreto: La H y la N
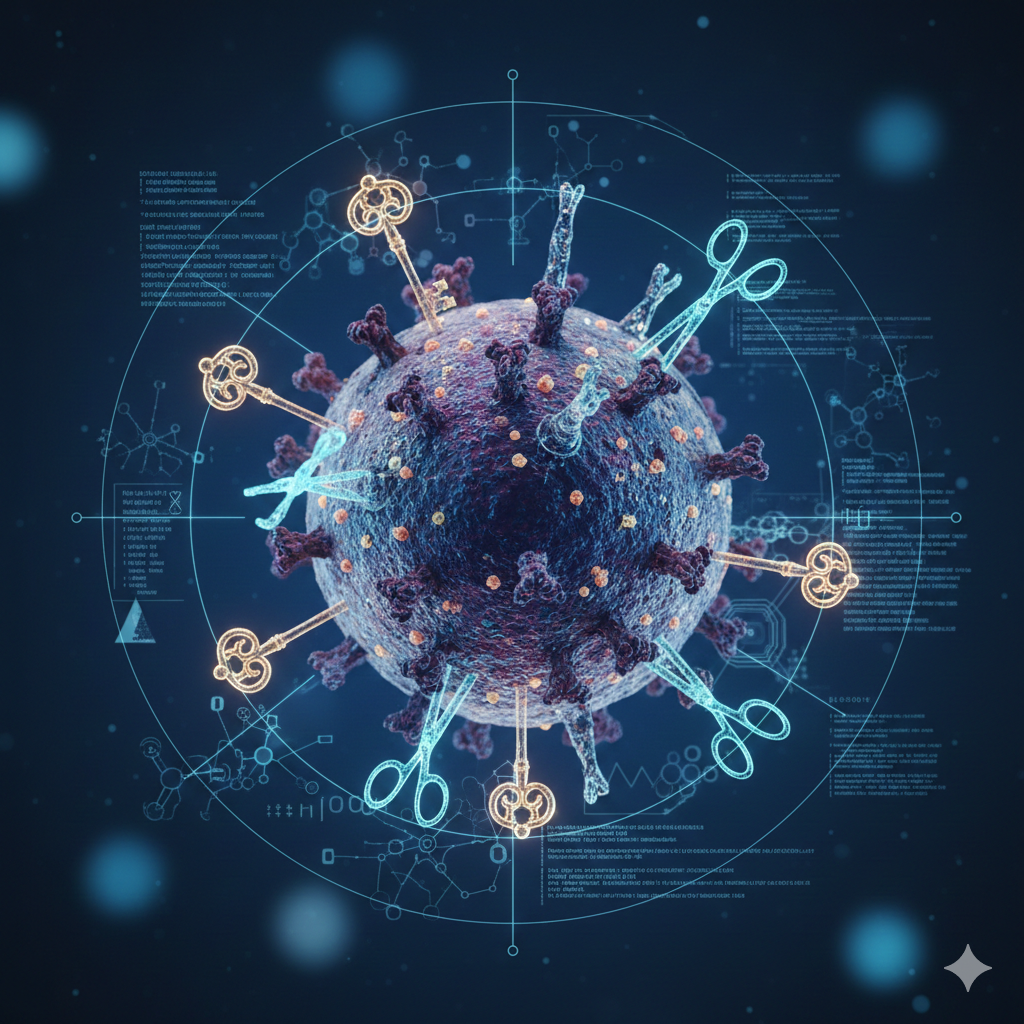
Imagina al virus como una pelota cubierta de espinas. Esas espinas son proteínas y hay dos tipos principales que definen la identidad del virus:
1. H = Hemaglutinina (La llave de entrada): Esta proteína es la encargada de reconocer y “abrir” las células de nuestro cuerpo. Funciona como una llave que busca una cerradura específica (receptores de ácido siálico) en nuestras células respiratorias. Una vez que la llave encaja, el virus entra e infecta.
2. N = Neuraminidasa (La herramienta de salida): Una vez que el virus se ha multiplicado dentro de la célula, necesita salir para infectar a otras. La Neuraminidasa actúa como una tijera que corta las ataduras que mantienen a los nuevos virus pegados a la célula infectada, permitiéndoles liberarse y expandirse por el cuerpo.
Por lo tanto, un virus H3N2 tiene el tipo 3 de la llave (H) y el tipo 2 de la tijera (N).
¿Cuántos tipos existen?
En la naturaleza, la variedad es inmensa. Los científicos han identificado:
• 18 tipos de Hemaglutinina (H1 a H18).
• 11 tipos de Neuraminidasa (N1 a N11).
Estas combinaciones crean una gran cantidad de subtipos posibles (como H5N1 o H7N9). Sin embargo, históricamente, solo los subtipos H1, H2 y H3 se han adaptado bien para circular entre los seres humanos y causar epidemias anuales.
¿Por qué no todas las “H” nos enferman? (La barrera de las especies)
No todos los virus de gripe pueden infectar a todos los seres vivos porque las “cerraduras” de las células son diferentes según la especie:
• Humanos: Nuestras células respiratorias tienen receptores de ácido siálico con una forma específica (llamada enlace 2-6). Las llaves (H) de los virus humanos están diseñadas para abrir estas cerraduras.
• Aves: Las aves tienen receptores con una forma ligeramente distinta (enlace 2-3), que se encuentran principalmente en sus intestinos. Por eso, un virus de ave generalmente no puede “abrir” la célula de un humano fácilmente.
El peligro de los cerdos: Los cerdos son especiales porque tienen ambos tipos de cerraduras en su sistema respiratorio. Funcionan como una “vasija de mezcla”. Si un cerdo se contagia al mismo tiempo de un virus humano y uno de ave, estos pueden intercambiar genes dentro del cerdo. Esto puede crear un virus nuevo (un “virus Frankenstein”) que tenga partes de ave pero con la llave necesaria para entrar en humanos, lo que puede dar origen a una pandemia, como ocurrió en 2009.
La Neuraminidasa (N): ¿Qué pasa si la “tijera” no funciona?
Como mencionamos, la Neuraminidasa (N) es la herramienta de salida del virus. Su función es crucial: el virus entra en la célula, usa su maquinaria para fabricar miles de copias de sí mismo, y estas copias brotan hacia la superficie celular para ir a infectar a otras células. Sin embargo, al brotar, los nuevos virus quedan “pegados” a la membrana de la célula que los creó debido a los ácidos siálicos (los mismos receptores que usaron para entrar).
¿Puede un virus entrar pero no salir?
Sí, y este es precisamente el talón de Aquiles que la medicina moderna explota.
• El virus atrapado: Si la Neuraminidasa no funciona (o es bloqueada por medicamentos), los nuevos virus se replican perfectamente dentro de la célula, pero al intentar salir, se quedan adheridos a la superficie de la célula moribunda o se aglomeran entre ellos formando grumos inútiles.
• El efecto: Al no poder soltarse, no pueden viajar para infectar nuevas células sanas. El sistema inmune gana tiempo para limpiar estos virus “atrapados” y la infección se detiene. Así funcionan fármacos como el Oseltamivir y el Zanamivir: son inhibidores que bloquean la “tijera” (N), dejando al virus preso en la superficie de la célula que ya infectó.
¿Por qué unas variantes de gripe son más “agresivas” que otras?
No todos los virus de gripe son iguales. Algunos causan un simple resfriado y otros, como la H5N1 o la de 1918, pueden ser letales. La agresividad (virulencia) depende de una “lotería genética” que cambia cómo el virus interactúa con nuestro cuerpo:
1. El lugar del ataque (Garganta vs. Pulmones): Los virus estacionales (menos graves) prefieren unirse a receptores tipo 2-6, abundantes en la nariz y garganta; esto facilita el estornudo y el contagio, pero la enfermedad suele ser leve. En cambio, variantes agresivas como la aviar (H5N1) prefieren los receptores 2-3, que en los humanos se encuentran en lo profundo de los pulmones (alvéolos). Si el virus llega ahí, causa neumonías virales primarias devastadoras y daño masivo, aunque se transmite menos al toser.
2. La “Tormenta Perfecta” (Tormenta de Citoquinas): Variantes como la H5N1 o la de 1918 tienen la capacidad de engañar al sistema inmune para que reaccione de forma exagerada. Esto provoca una liberación masiva de sustancias inflamatorias (citoquinas) que inundan los pulmones de líquido y células inmunes, causando que el paciente se ahogue no solo por el virus, sino por su propia defensa descontrolada.
3. Infección generalizada (Sistémica): La mayoría de las gripes necesitan una enzima específica (tripsina) que solo está en el tracto respiratorio para activarse. Sin embargo, variantes altamente patógenas (como ciertas H5 o H7) tienen una mutación (una secuencia de aminoácidos básicos) que les permite ser activadas por enzimas presentes en todo el cuerpo. Esto significa que el virus puede escapar de los pulmones e infectar otros órganos, como el cerebro o el corazón, causando fallo multiorgánico.
Los sospechosos habituales: El origen animal
La historia de las pandemias es la historia de virus que saltan de animales a humanos (zoonosis). Aquí los protagonistas de este intercambio:
• El reservorio original (El “Dueño” de la gripe): Las aves acuáticas silvestres (patos, gansos) son los dueños originales de todos los subtipos de influenza A. En ellas, el virus suele ser intestinal y no las mata, permitiendo que lo transporten por todo el mundo durante sus migraciones.
• La “Coctelera” (El Cerdo): El cerdo es el sospechoso habitual de facilitar el salto a humanos. Sus células tienen receptores tanto de aves como de humanos, lo que permite que se infecte con ambos virus a la vez. Dentro del cerdo, estos virus se mezclan (reordenamiento) y pueden crear un virus híbrido capaz de infectar humanos, como ocurrió en la pandemia de 2009,.
• Los nuevos actores (Murciélagos y Pangolines): Aunque históricamente nos hemos enfocado en aves y cerdos para la influenza, recientemente se descubrieron subtipos exclusivos en murciélagos (H17 y H18). El murciélago también es el reservorio probable de otros virus respiratorios devastadores como el SARS-CoV-2 (causante de COVID-19), donde se investiga si el virus saltó directamente o usó un intermediario como el pangolín.
En resumen: Las pandemias pasadas (1918, 1957, 1968, 2009) surgieron porque virus animales (principalmente aviares y porcinos) lograron descifrar la cerradura humana. La vigilancia de estos “sospechosos” y el mejorar las condiciones de hábitat cuidando la salud animal y planetaria, son las mejores estrategias para prevenir futuras pandemias.
Tu Salud es lo Primero
Queremos que estés bien informado, por eso creamos este artículo. Sin embargo, recuerda que esto es solo información general y no reemplaza una consulta médica real. Un texto en internet no puede conocer tu historial ni tu situación particular.
Por favor, si te sientes mal, tienes síntomas de gripe o cualquier otra duda sobre tu salud, contacta a tu médico. Él o ella es la única persona cualificada para ayudarte.
FAQ: Preguntas frecuentes sobre Influenza A y B
En un mundo con múltiples virus respiratorios circulando, la confusión es comprensible. En Va por la Tierra, creemos que el conocimiento claro y verificado es la mejor herramienta para tomar decisiones informadas. A continuación, respondemos a las preguntas más frecuentes desde la ciencia.
1. Influenza A vs. Influenza B: ¿Cuál es la diferencia real?
Desde una perspectiva de salud pública, la diferencia es crucial. La Influenza A es la única con potencial pandémico, ya que puede infectar a diversas especies animales, lo que le permite mutar y crear subtipos completamente nuevos (como H1N1 o H3N2) para los que no tenemos inmunidad. La Influenza B circula principalmente entre humanos y, aunque causa enfermedades, no tiene la misma capacidad de generar crisis globales. Si una prueba indica “Influenza A positivo”, significa que se ha detectado el tipo de virus con mayor relevancia epidemiológica.
2. ¿Es posible tener influenza sin fiebre?
Sí. Aunque la fiebre alta (38°C o más) es uno de los síntomas más característicos, su ausencia no descarta la influenza. En poblaciones como los adultos mayores, la respuesta febril del sistema inmune (conocida como inmunosenescencia) puede ser más débil o inexistente. Siempre se debe evaluar el cuadro completo de síntomas.
3. ¿Por qué los antibióticos son inútiles contra la influenza?
Los antibióticos son armas poderosas diseñadas para un enemigo específico: las bacterias. La influenza es causada por un virus. Usar un antibiótico contra un virus es como usar una llave en la cerradura equivocada; no tiene ningún efecto sobre la enfermedad y, peor aún, contribuye a la crisis global de resistencia antimicrobiana, donde las bacterias se vuelven inmunes a los tratamientos.
4. ¿Cómo diferenciar la influenza del COVID-19 sin una prueba?
Basarse solo en los síntomas es muy poco fiable, ya que ambos pueden presentar tos, dolor de garganta, fatiga y fiebre. Si bien algunas variantes iniciales de COVID-19 se asociaron con una pérdida distintiva del olfato y el gusto, esto es menos común con las variantes actuales. La influenza a menudo se describe con un inicio de síntomas más súbito y violento. Sin embargo, la única forma de tener certeza es a través de una prueba de diagnóstico.
5. ¿Por qué la vacuna es importante incluso si las variantes cambian?
El virus de la gripe (influenza), especialmente el tipo A, muta constantemente. A veces, la cepa circulante (como un nuevo subclade de H3N2) puede no coincidir perfectamente con la cepa para la que se diseñó la vacuna de ese año (fenómeno conocido como “mismatch” o desajuste). Sin embargo, la vacunación sigue siendo fundamental. La evidencia científica muestra que, incluso con un desajuste, la vacuna reduce significativamente el riesgo de enfermedad grave, hospitalización y muerte. Su función principal es entrenar a tu sistema inmune para que la batalla contra el virus no sea mortal.
Uso Ético y Responsable de Inteligencia Artificial:
Este artículo de divulgación fue creado con la asistencia de inteligencia artificial como herramienta de apoyo para la generación de contenido. VxT GAIA (Generación Asistida por Inteligencia Artificial) es un proyecto de VA POR LA TIERRA para impulsar la democratización del conocimiento. La información presentada ha sido cuidadosamente curada y validada por especialistas colaboradores de VA POR LA TIERRA, asegurando la precisión, rigor científico y pertinencia del contenido. El objetivo de VA POR LA TIERRA al utilizar IA es democratizar el acceso al conocimiento sobre temas clave de sustentabilidad, poniendo a disposición del público información de alta calidad de una manera accesible y atractiva.
Generación mediante Inteligencia Artificial El presente resumen, análisis y estructuración de datos han sido generados con la asistencia de NotebookLM, un modelo de lenguaje avanzado desarrollado por Google. Aunque la herramienta está diseñada para sintetizar y recuperar información basándose estrictamente en las fuentes proporcionadas, el contenido es procesado algorítmicamente y debe ser revisado por un humano para garantizar su total precisión y contexto.
Dependencia de las Fuentes Suministradas Este análisis se limita exclusivamente a la información contenida en los documentos cargados para su procesamiento (artículos de noticias, informes técnicos, tesis y guías de salud con fechas de corte hasta 2025 y 2026). La herramienta no valida la veracidad externa de los datos originales ni actualiza la información en tiempo real fuera de los textos provistos. Nota importante: Algunas fuentes contienen fechas futuras (ej. diciembre de 2025, temporada 2025-2026), por lo que este análisis debe interpretarse en el contexto temporal específico de los documentos suministrados (versiones preprint).
Agencia Española de Medicamentos y Productos Sanitarios. (2023, 18 de diciembre). Ficha Técnica Relenza 5 mg/dosis polvo para inhalación (unidosis). CIMA.
Allen, J. D., & Ross, T. M. (2018). H3N2 influenza viruses in humans: Viral mechanisms, evolution, and evaluation. Human Vaccines & Immunotherapeutics, 14(8), 1840–1847. https://doi.org/10.1080/21645515.2018.1462639
Amarelle, L., Lecuona, E., & Sznajder, J. I. (2017). Tratamiento antigripal: fármacos actualmente utilizados y nuevos agentes en desarrollo. Archivos de Bronconeumología, 53(1), 19-26. https://doi.org/10.1016/j.arbres.2016.07.004
Arellano Llamas, M. R. (2019). Características moleculares de la influenza AH1N1 pdm09 prevalente en México durante las temporadas de invierno 2012-2014 [Tesis de doctorado, Universidad Nacional Autónoma de México].
Arias, C. F., & López, S. (s.f.). Anatomía del virus de la influenza. Revista Ciencia.
Asociación Española de Vacunología. (2025, 20 de junio). Destacados científicos abogan por vacunas antigripales que incluyan la neuraminidasa.
Baehr, F. (2011). Notas “influenzianas” nº6 los receptores virales. Revista Médica Clínica Las Condes, 22(3), 405. https://doi.org/10.1016/S0716-8640(11)70442-4
Baehr, F. (2011). Notas “influenzianas” nº7 los receptores virales (segunda parte). Revista Médica Clínica Las Condes, 22(4), 538. https://doi.org/10.1016/S0716-8640(11)70463-1
Batallanos Aguirre, A. J. (2009). Características estructurales y funcionales de la Nueva Influenza A H1N1. SCientifica, 7(1).
Bloomberg Línea. (2025, 10 de diciembre). Diferencias entre la gripe K H3N2 y el Covid-19.
CARE Hospitals. (s.f.). H3N2: Síntomas, diagnóstico, tratamiento y prevención.
Caribe Peninsular. (2025, 9 de diciembre). Síntomas de la super gripa H3N2: La amenaza silenciosa y el desajuste vacunal.
Centros para el Control y la Prevención de Enfermedades (CDC). (s.f.). Antiviral Drug Resistance among Influenza Viruses.
Centros para el Control y la Prevención de Enfermedades (CDC). (s.f.). Selecting Viruses for the Seasonal Influenza Vaccine.
Centros para el Control y la Prevención de Enfermedades (CDC). (2017, 14 de septiembre). ¿Qué tan eficaz es la vacuna contra la influenza?.
Centros para el Control y la Prevención de Enfermedades (CDC). (2025, 26 de septiembre). Tipos de virus de la influenza.
Cevallos, M. A. (2025, 11 de diciembre). Influenza A/H1N1: la nueva epidemia. Revista ¿Cómo ves?, UNAM.
Chaudhry, A., Bastien, N., Li, Y., Scott, A., Pabbaraju, K., Stewart, D., Wong, S., & Drews, S. J. (2016). Oseltamivir resistance in an influenza A (H3N2) virus isolated from an immunocompromised patient during the 2014–2015 influenza season in Alberta, Canada. Influenza and Other Respiratory Viruses, 10(6), 532–535. https://doi.org/10.1111/irv.12415
Cisterna, R., & Basaras, M. (s.f.). Patogenia del virus gripal en el tracto respiratorio. Vacunas.
Clínica Universidad de Navarra. (s.f.). Ácido siálico. Diccionario Médico.
Eurofarma. (2024, 30 de junio). ¿Por qué el virus de la influenza va mutando cada año?
Flores, M. (2025, 10 de diciembre). H3N2, la variante de influenza que avanza en el mundo y causa miles de hospitalizaciones ¿Cuáles son los síntomas?. Infobae.
Flores-Munguía, M. E., Vázquez-Moreno, L., & Ramos-Clamont Montfort, G. (2007). Glicobiología del virus de la influenza A. Revista Latinoamericana de Microbiología, 49(3-4), 74-87.
Gallardo, A., & Filloy, F. (2025, 11 de diciembre). Brote de gripe H3N2 en Europa: cómo actúa la variante K y qué pronostican los expertos para América Latina. Infobae.
Gao, R., Pascua, P. N. Q., Nguyen, H. T., Chesnokov, A., Champion, C., Mishin, V. P., Wentworth, D. E., & Gubareva, L. V. (2023). New insights into the neuraminidase-mediated hemagglutination activity of influenza A(H3N2) viruses. Antiviral Research, 218, 105719. https://doi.org/10.1016/j.antiviral.2023.105719
Hernández de Jesús, D. C. (2021). Caracterización de anticuerpos monoclonales específicos para la proteína NEP del virus influenza A [Tesis de licenciatura, Universidad Autónoma del Estado de Morelos].
Hun Opfer, L. (2009). El virus influenza. Acta Pediátrica Costarricense, 21(1).
Infobae. (2025, 11 de diciembre). Alarma por un brote inusual de gripe en Europa y Estados Unidos: qué se sabe sobre la nueva variante de H3N2.
Jester, B. J., Uyeki, T. M., & Jernigan, D. B. (2020). Fifty Years of Influenza A(H3N2) Following the Pandemic of 1968. American Journal of Public Health, 110(5), 669–676. https://doi.org/10.2105/AJPH.2019.305557
Kaji, M., Watanabe, A., & Aizawa, H. (2003). Differences in clinical features between influenza A H1N1, A H3N2, and B in adult patients. Respirology, 8(2), 231-3. https://doi.org/10.1046/j.1440-1843.2003.00457.x
Kirsebom, F. C., Thompson, C., Talts, T., Kele, B., Whitaker, H. J., Andrews, N., … & Lopez Bernal, J. (2025). Early influenza virus characterisation and vaccine effectiveness in England in autumn 2025, a period dominated by influenza A(H3N2) subclade K. Eurosurveillance, 30(46). https://doi.org/10.2807/1560-7917.ES.2025.30.46.2500854
Knight, M. L., Fan, H., Bauer, D. L. V., Grimes, J. M., & Fodor, E. (2021). Structure of an H3N2 influenza virus nucleoprotein. Acta Crystallographica Section F: Structural Biology Communications, 77(Pt 7), 208–214. https://doi.org/10.1107/S2053230X2100635X
La Nación. (2025, 11 de diciembre). Crece la preocupación por una variante de la gripe H3N2 K: cuáles son los síntomas.
Lee, H. J., Ryu, G., & Lee, K. I. (2023). Symptomatic Differences between Influenza A/H3N2 and A/H1N1 in Korea. Journal of Clinical Medicine, 12(17), 5651. https://doi.org/10.3390/jcm12175651
Li, L., Yan, Z. L., Luo, L., Liu, W., Yang, Z., Shi, C., Ming, B. W., Yang, J., Cao, P., & Ou, C. Q. (2023). Influenza-Associated Excess Mortality by Age, Sex, and Subtype/Lineage: Population-Based Time-Series Study With a Distributed-Lag Nonlinear Model. JMIR Public Health and Surveillance, 9, e42530. https://doi.org/10.2196/42530
Liang, W., Tan, T. J. C., Wang, Y., Lv, H., Sun, Y., Bruzzone, R., Mok, C. K. P., & Wu, N. C. (s.f.). Egg-adaptive mutations of human influenza H3N2 virus are contingent on natural evolution. PLOS Pathogens.
Lin, Y. P., Gregory, V., Collins, P., Kloess, J., Wharton, S., Cattle, N., Lackenby, A., Daniels, R., & Hay, A. (2010). Neuraminidase Receptor Binding Variants of Human Influenza A(H3N2) Viruses Resulting from Substitution of Aspartic Acid 151 in the Catalytic Site: a Role in Virus Attachment?. Journal of Virology, 84(13), 6769–6781. https://doi.org/10.1128/JVI.00458-10
López-Goñi, I. (s.f.). ¿Qué cambios son necesarios para que el virus de la gripe aviar H5N1 acabe siendo un virus pandémico entre humanos?. microBIOblog.
López Tercero, N. A. (2016). Efecto de la proteína viral NS1 sobre la activación de IRF-3 en la infección por el virus de influenza H1N1/A [Tesis de licenciatura, Universidad Nacional Autónoma de México].
Magadán, J. (s.f.). El virus de la Influenza A hace uso de la Biología Celular para maximizar su ciclo infeccioso. CISNe UACh.
Marcos, M. A. (2013). Diagnóstico microbiológico de la gripe. Educación Continuada en el Laboratorio Clínico, 17, 16-22.
MedlinePlus. (2018, 13 de julio). Un estudio ofrece pistas para mejorar la vacuna contra la gripe estacional. Institutos Nacionales de la Salud (NIH).
Méndez Galindo, M. G. (2013). Variación genética de la neuraminidasa del virus de influenza A H1N1 pandémico durante el periodo 2009-2012 por secuenciación capilar [Tesis de licenciatura, Universidad Nacional Autónoma de México].
Montoya Gama, K. P. (2015). Clonación de la proteína hemaglutinina del virus de influenza A (H1N1) [Tesis de licenciatura, Universidad Nacional Autónoma de México].
Noda Albelo, A., Vidal Tallet, L. A., Araña Rosaínz, M., & Casal Menéndez, A. X. (2010). Mecanismos biológicos implicados en el comportamiento epidemiológico y patogénico de la influenza. Revista Cubana de Pediatría, 82(2).
Noticias Caracol. (2025, 11 de diciembre). Incrementa circulación de tipo de gripe de H3N2: síntomas para tener en cuenta.
Nuñez Freile, B. (s.f.). Influenza. Asociación Latinoamericana de Tórax (ALAT).
Organización Mundial de la Salud. (2025, 26 de septiembre). Se anuncian las recomendaciones sobre la composición de las vacunas antigripales para la temporada gripal de 2026 en el hemisferio sur.
Organización Mundial de la Salud. (2025, 10 de diciembre). Seasonal influenza – Global situation.
Organización Panamericana de la Salud. (s.f.). Infografía – Cambios en los virus de la influenza.
Organización Panamericana de la Salud. (2025, 8 de diciembre). OPS actualiza situación de influenza en las Américas ante el avance de la temporada invernal en el hemisferio norte.
Osores Plenge, F., Gómez Benavides, J., Suarez Ognio, L., Cabezas Sánchez, C., Alave Rosas, J., & Maguiña Vargas, C. (2009). Un nuevo virus A/H1N1, una nueva pandemia: Influenza un riesgo permanente para una humanidad globalizada. Acta Médica Peruana, 26(2), 97-130.
Pacio Castillo, R. I. (2023). Optimización Estructural de Fármacos con Potencial Actividad Antiviral para el Tratamiento de la Influenza Tipo A. Humanidades, Ciencia, Tecnología e Innovación en Puebla, 5(1).
Román, V. (2024, 9 de diciembre). Una mutación del virus de la gripe aviar podría facilitar su transmisión entre humanos. Infobae.
Science Media Centre España. (2025, 8 de enero). Un metaanálisis de investigadores españoles evalúa la efectividad de la vacunación contra la gripe.
Secretaría de Salud (México). (2024). Guía nacional para la preparación, prevención y respuesta ante un brote o evento por influenza zoonótica en la interfaz animal-humano.
SEMES. (s.f.). SEMES advierte: la variante K de la gripe A acelera la transmisión y eleva la presión asistencia.
Sociedad Latinoamericana de Infectología Pediátrica (SLIPE). (2020). Hablemos de Influenza y COVID-19 en tiempos de pandemia.
Talledo, M., & Zumaeta, K. (2009). Los virus Influenza y la nueva pandemia A/H1N1. Revista Peruana de Biología, 16(2).
The Medical Letter Inc. (2025, 27 de octubre). Antiviral Drugs for Seasonal Influenza for 2025-2026.
Torres-Lana, Á. (2009). Gripe humana y gripes animales: una convivencia forzada. Emergencias, 21, 203-212.
U.S. Food and Drug Administration (FDA). (2025, 13 de marzo). Influenza Vaccine Composition for the 2025-2026 U.S. Influenza Season.
Valadez, B. (2025, 10 de diciembre). ¿Qué es la variante H3N2 de influenza y cuál es su gravedad?. Milenio.
Valleau, M., & Szablewski, C. M. (2025). Influenza. En CDC Yellow Book: Health Information for International Travel. Oxford University Press.
Wu Hupat, E. A. (2025). Influenza o gripe aviar A (H5N1): ¿una pandemia por venir en humanos?. Andes Pediatrica, 96(3), 325-331. https://doi.org/10.32641/andespediatr.v96i3.5437